Schlagwortarchiv für: Herzinfarkt
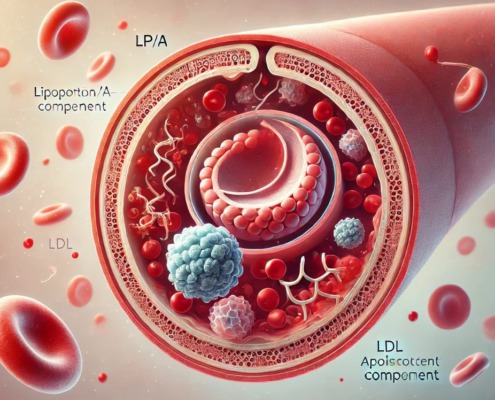
Lipoprotein A: Genvariante steigert Risiko für Herzinfarkt
Lange galt es als ein Randthema der Herzforschung, heute rückt es zunehmend ins Zentrum: Lipoprotein(a), kurz Lp(a), ein Partikel im Blut, das das Risiko für Herzinfarkt und Schlaganfall deutlich erhöhen kann. Anders als der klassische LDL-Cholesterinwert…
B-Vitamine, Vitamin C und Magnesium gegen Herzinfarkt
Vitalstoffe wie B-Vitamine, Vitamin C, Vitamin E und Magnesium verhindern den Anstieg gefährlicher Risikofaktoren des Herzinfarktes.
Zu diesen Risikofaktoren gehören etwa das Homocystein (dessen erhöhte Blutwerte eine Schädigung der Blutgefäße…

Cholesterin-Medikamente: Statine verursachen Muskelschmerzen
Statine sind Medikamente zur Cholesterin-Senkung. Die medizinisch „CSE-Hemmer“ genannten Wirkstoffe blockieren die körpereigene Synthese des Cholesterins und steigern die Aufnahme der LDL-Fraktion in die Zellen.
LDL ist eine Transport-Form…
Überzeugend, brillant und FALSCH: Die VITAL Studie gegen Omega-3-Fettsäuren und Vitamin D
Eine Studie zu Vitamin D und Omega-3-Fettsäuren die uns so bedeutende Vitalstoffe wie das Vitamin D oder die Omega-3-Fettsäuren madig machen will.
Was aber ist an dieser Studie so besonders? Oder gar falsch?
Besonders ist hier erst einmal…
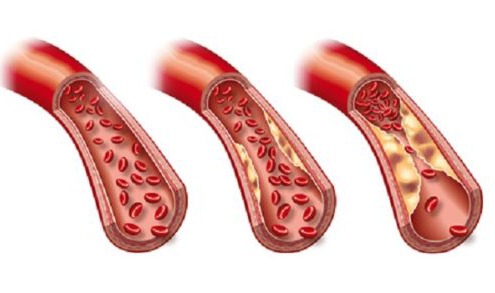
Arteriosklerose – Die wahren Ursachen, die man Ihnen nicht erzählt
Die Arteriosklerose (im Volksmund Arterienverkalkung genannt), ist eine der Volkskrankheiten Nummer eins in Deutschland und anderen Industriestaaten.
Die Krankheit tritt als Folge unserer ungesunden Lebensweise auf - so wird es jedenfalls…
Zweifelhafte Studieninterpretationen verhindern Vitamintherapie bei Herzpatienten
Viele Menschen, denen eine Therapie mit Vitamin B helfen könnte, sterben an Schlaganfällen und Herzinfarkten. Auf der anderen Seite ist die Therapie mit Vitaminen aufgrund einiger großer Studien in Verruf geraten. Richtig angewandt, könnte…

Herzinfarkt durch Calciumpräparate?
Calcium ist gesund und wichtig für die Knochen, das haben wir schon als Kind gelernt. Doch ist das wirklich uneingeschränkt richtig?
Neuste, groß angelegte Studien mit 12 000 Probanden konnten belegen, dass Calcium in hohen Dosierungen Herzinfarkte…
